Rogério C. Borges de Carvalho, Médico especialista em otorrinolaringologia, responsável pelo setor de Otoneurologia da Clínica Borges de Carvalho Otorrinos
Danilo Martin Real, Aluno de complementação especializada em Otoneurologia Clínica do HCFMUSP
Luis Gustavo Zamboni, Aluno de complementação especializada em Otoneurologia Clínica do HCFMUSP
M.L.G.B, fem, 31 anos
Paciente previamente submetida a ressecção cerebelar parcial aos 8 anos de idade devido Astrocitoma Pilocítico de fossa posterior. Desde então, apresenta déficits sequelares de marcha, visão, fala e equilíbrio. Há três semanas, iniciou quadro de odinofagia leve, sensação de “secreção” na região palatal e disgeusia com percepção predominante do sabor salgado em todos alimentos. Nesse período, notou tontura tipo “zonzeira”, períodos de turvação visual, desequilíbrio e desorientação espacial. Nega zumbido ou outros sintomas auditivos. Exame recente de Ressonância Magnética de crânio revelou alterações pós cirúrgicas em fossa posterior, notadamente no vermis, atrofia dos hemisférios cerebelares e presença de dreno no ventrículo lateral direito.
Ao exame físico observamos:
Nistagmo espontâneo vertical para cima.
Nistagmo semiespontâneo: aumento da intensidade do nistagmo para cima no olhar superior e presença de nistagmo para direita no olhar para direita.
Head Impulse Test: presença de sacada corretiva bilateral, mais evidente ao realizarmos o teste para esquerda.
Teste clínico de cancelamento VOR: ausência de supressão do VOR.
Marcha: atáxica e presença de base alargada.
Videonistagmografia
Nistagmo espontâneo: Nistagmo vertical para cima com a máscara fechada. Este persiste em menor amplitude após abertura da máscara.
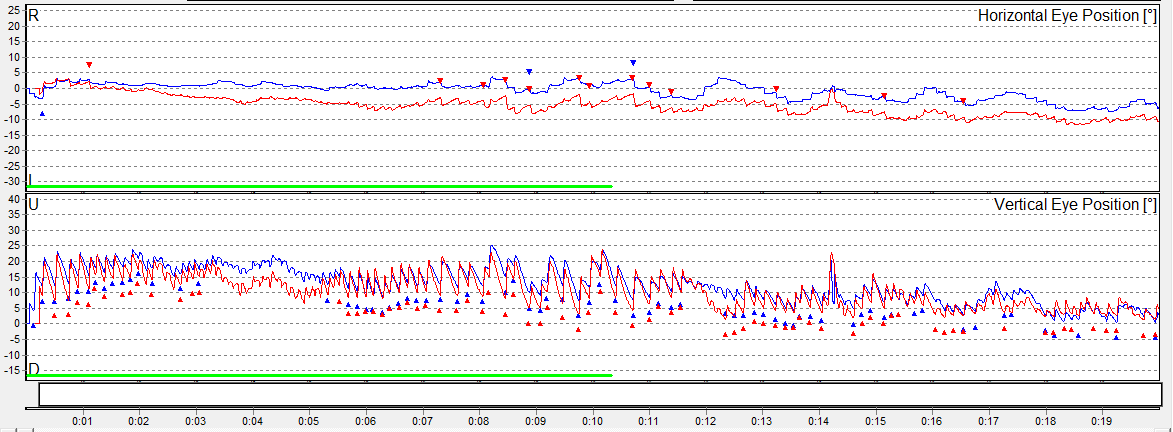
Nistagmo semiespontâneo: alteração da frequência e amplitude dos nistagmos conforme a posição do olhar. Na posição do olhar para direita, presença de nistagmo para direita.
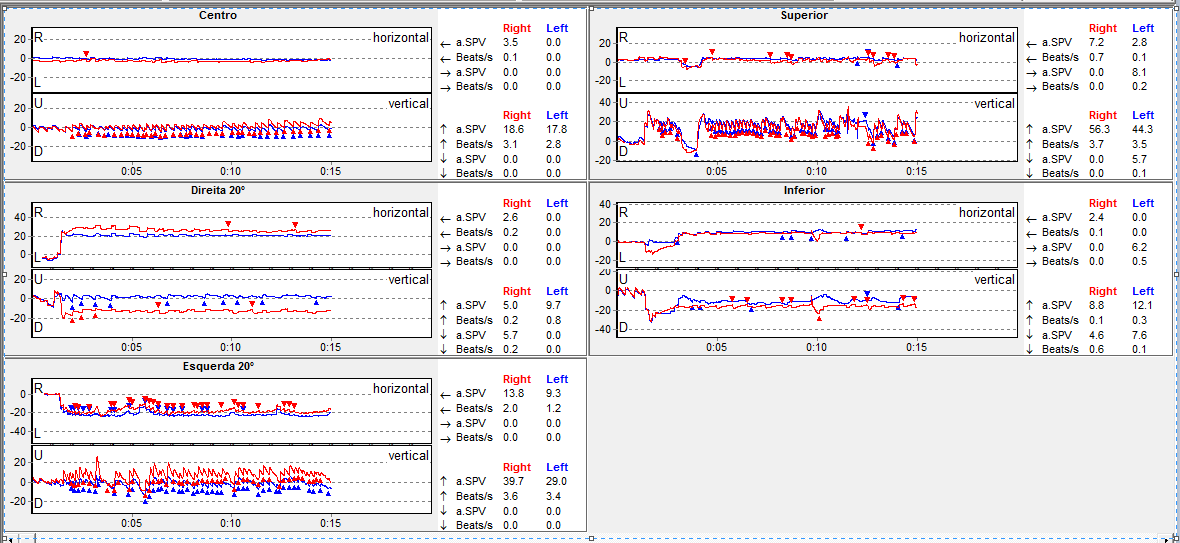
Sacadas: presença de hipermetria ao analisarmos a acurácia dos movimentos sacádicos.
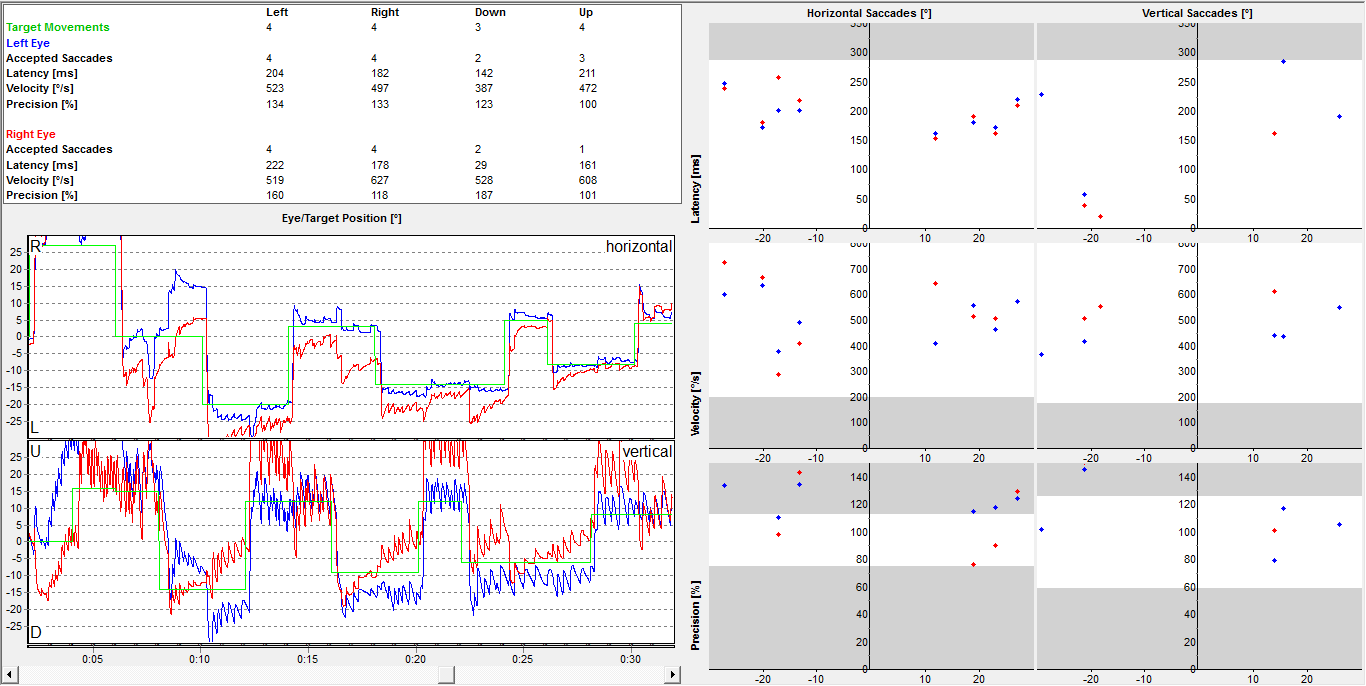
Rastreio: alteração de ganho no rastreio e presença de decomposição sacádica.
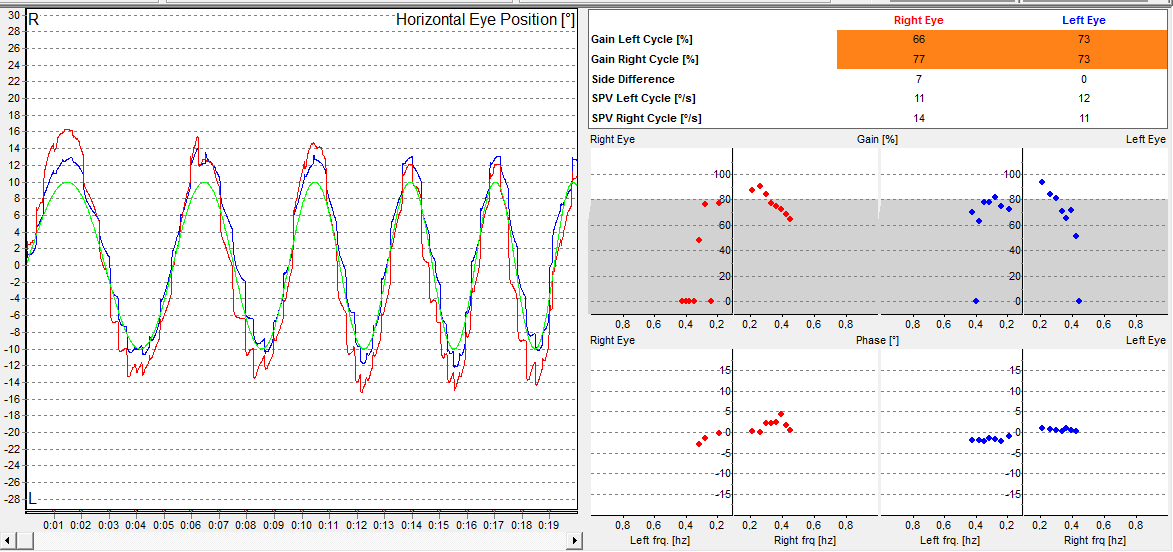
Pesquisa do Nistagmo Optocinético: assimetria das respostas obtidas.
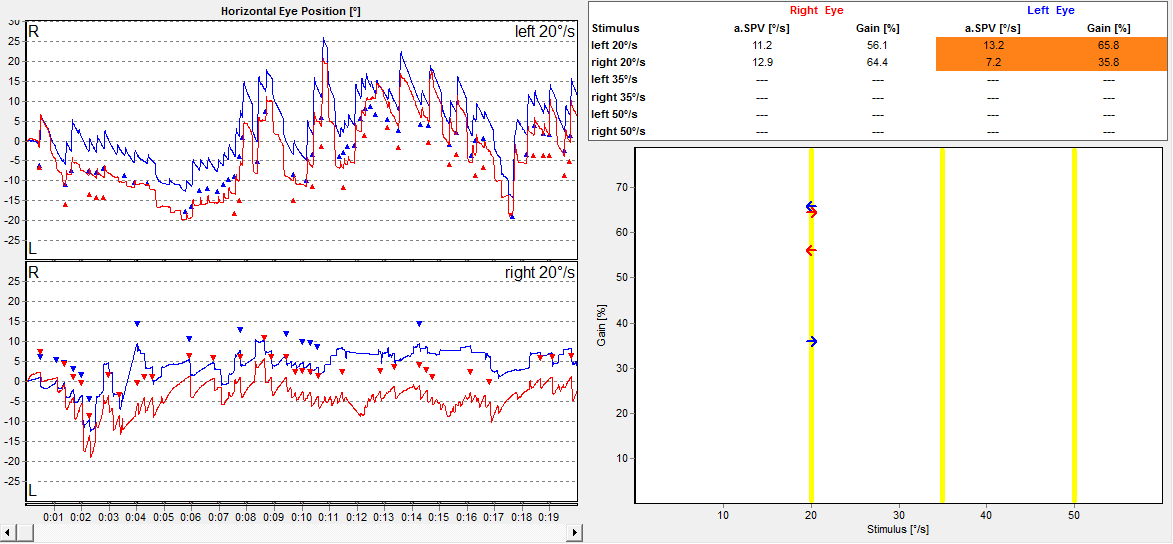
Prova de supressão do reflexo vestíbulo-oculomotor (VOR): o paciente recebe a orientação de estender os braços a sua frente e fixar o olhar em seus próprios polegares enquanto a cadeira realiza os movimentos rotacionais. Pacientes normais, ao fixar o olhar em um alvo estático na sua referência, conseguem suprimir os nistagamos gerados pelo reflexo vestíbulo ocular. O traçado anexado abaixo mostra a falha na supressão do reflexo vestíbulo-ocular.
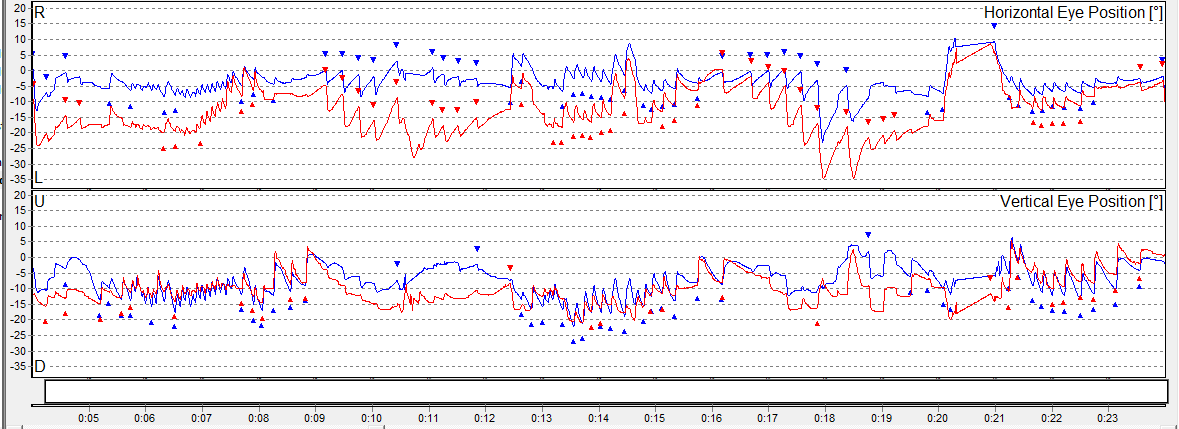
Prova calórica realizada com otocalorímetro a ar: comprometimento das respostas obtidas após estímulos calóricos devido intenso nistagmo espontâneo para cima.

Análise dos achados clínicos e dos exames complementares
– Nistagmo espontâneo O nistagmo vertical para cima é caracterizado pelo movimento ocular bifásico iniciado pela componente lenta para baixo seguida de rápida correção para cima. Sua presença sugere disfunção do neurointegrador vertical ou das vias do reflexo vestíbulo-ocular vertical1,2.
Na avaliação do diagnóstico topográfico das lesões associadas ao nistagmo vertical para cima, diversas estruturas podem estar envolvidas: Fascículo Longitudinal Medial, Trato Tegmental Ventral, Núcleo Vestibular Medial, Núcleo Intersticial de Cajal ou Brachium Conjuntivum (também chamado de Pedúnculo Cerebelar Superior) 2. Em relação ao diagnóstico etiológico, as patologias mais frequentemente relacionadas ao nistagmo vertical para cima são a Esclerose Múltipla, encefalopatia de Wernicke, degeneração cerebelar e lesões isquêmicas/hemorrágicas do tronco cerebral2.
– Nistagmo semiespontâneo ou evocado pelo olhar: o aumento da amplitude do nistagmo durante o olhar para cima e a diminuição do mesmo no olhar para baixo são achados comuns no paciente com nistagmo vertical para cima na posição primária do olhar3.
– Teste do cancelamento do VOR: pode ser realizado como bedside test ou com auxílio da cadeira rotatória associada a mascara com câmera infravermelho. A paciente apresentou supressão do cancelamento do VOR em ambos teste, fato este que sugere disfunção do flóculo e/ou paraflóculo cerebelar4.
– Provas oculomotoras: a hipermetria encontrada nos movimentos sacádicos indica lesão de vermis cerebelar ou núcleo fastigial4. Já a decomposição sacádica encontrada no movimento de seguimento ocular sugere disfunção do flóculo e/ou paraflóculo cerebelar4. A assimetria dos nistagmos optocinéticos também corrobora com a hipótese de cerebelopatia.
– Prova calórica: esta mostrou traçado algo anárquico e foi muito comprometida pela influência do nistagmo espontâneo.
Neste caso clínico verificamos a importância que assume o diagnóstico funcional em lesões centrais, muitas vezes não visualizada em exames de imagem. Os dados obtidos pelo exame oculográgico ratificam lesão extensa de cerebelo incluindo Nódulo, Flóculo e Vermis. As disfunções de coordenação e metria dos movimentos oculares associada a falta de inibição do reflexo vestíbulo ocular com a fixação visual são expressões clássicas do déficit na função cerebelar nos testes examinados.
REFERENCIAS BIBLIOGRÁFICAS